Wir HELFEN helfen.
100% ehrenamtlich.
Helfen Sie mit und unterstützen Sie unsere Partner-Krankenhäuser, unser Kinderheim und unsere Projekte in der Bergregion Rwenzori in Uganda sowie unser Kinder-Epilepsie-Projekt in Kamerun.
Partnerschaft Gesunde Welt – Klinikverbund Südwest e.V.
Save the Date: Nächste Mitgliederversammlung: 26.04.2024, 18:00 – 20:00 Uhr im Rubaga-Saal, Kliniken Sindelfingen
Liebe Mitglieder, sehr geehrte Leserinnen und Leser,
dieser Verein wurde 2011 von Mitarbeiterinnen und Mitarbeitern des Klinikverbunds Südwest gegründet. Er ist gewachsen. In der Zwischenzeit machen Mitglieder ohne Krankenhausbezug aus ganz Deutschland und sogar aus Österreich und der Schweiz bereits über 85% aus. Bis März 2024 sind aus 17 Gründungsmitgliedern 438 Mitglieder geworden.
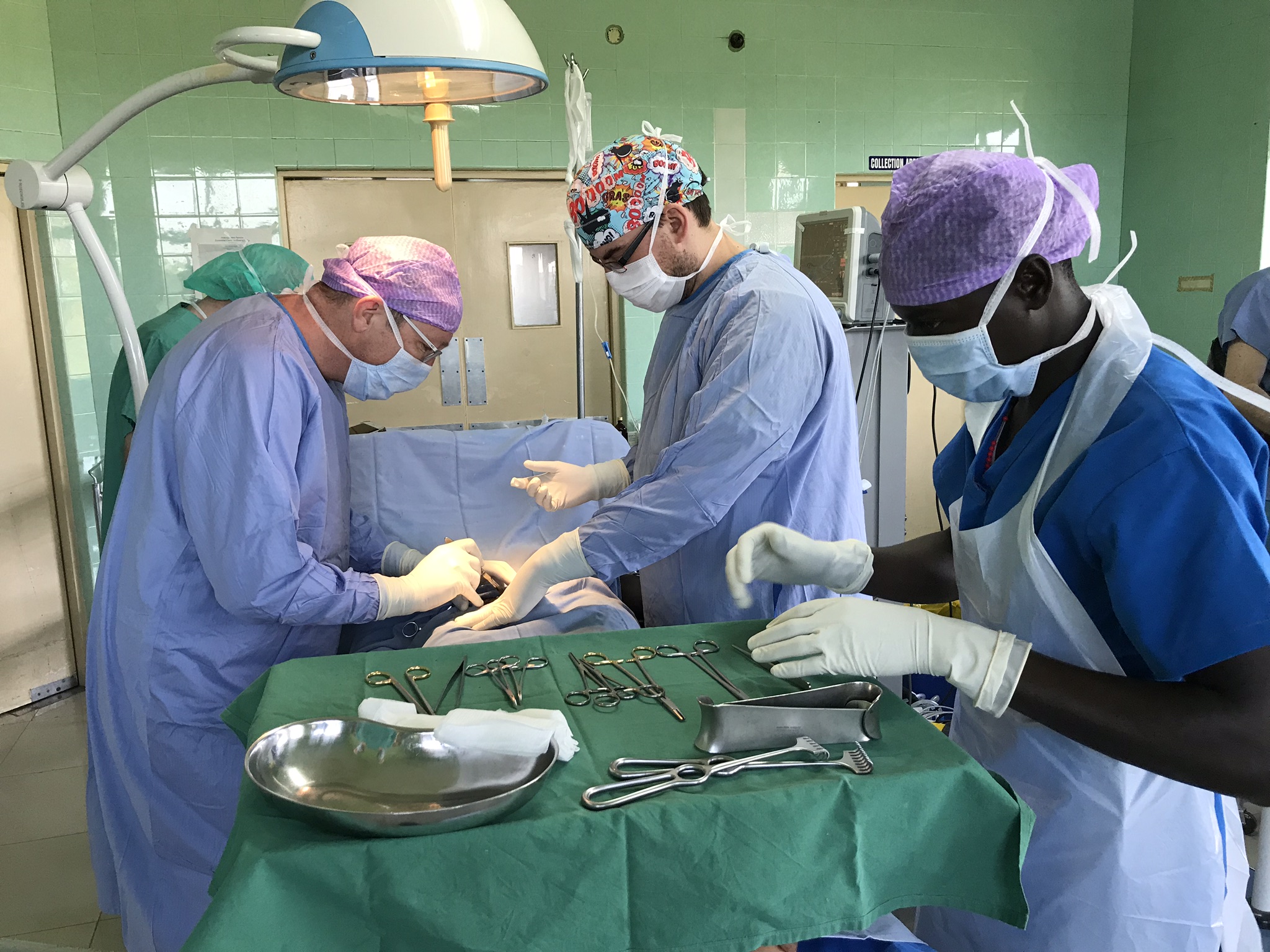
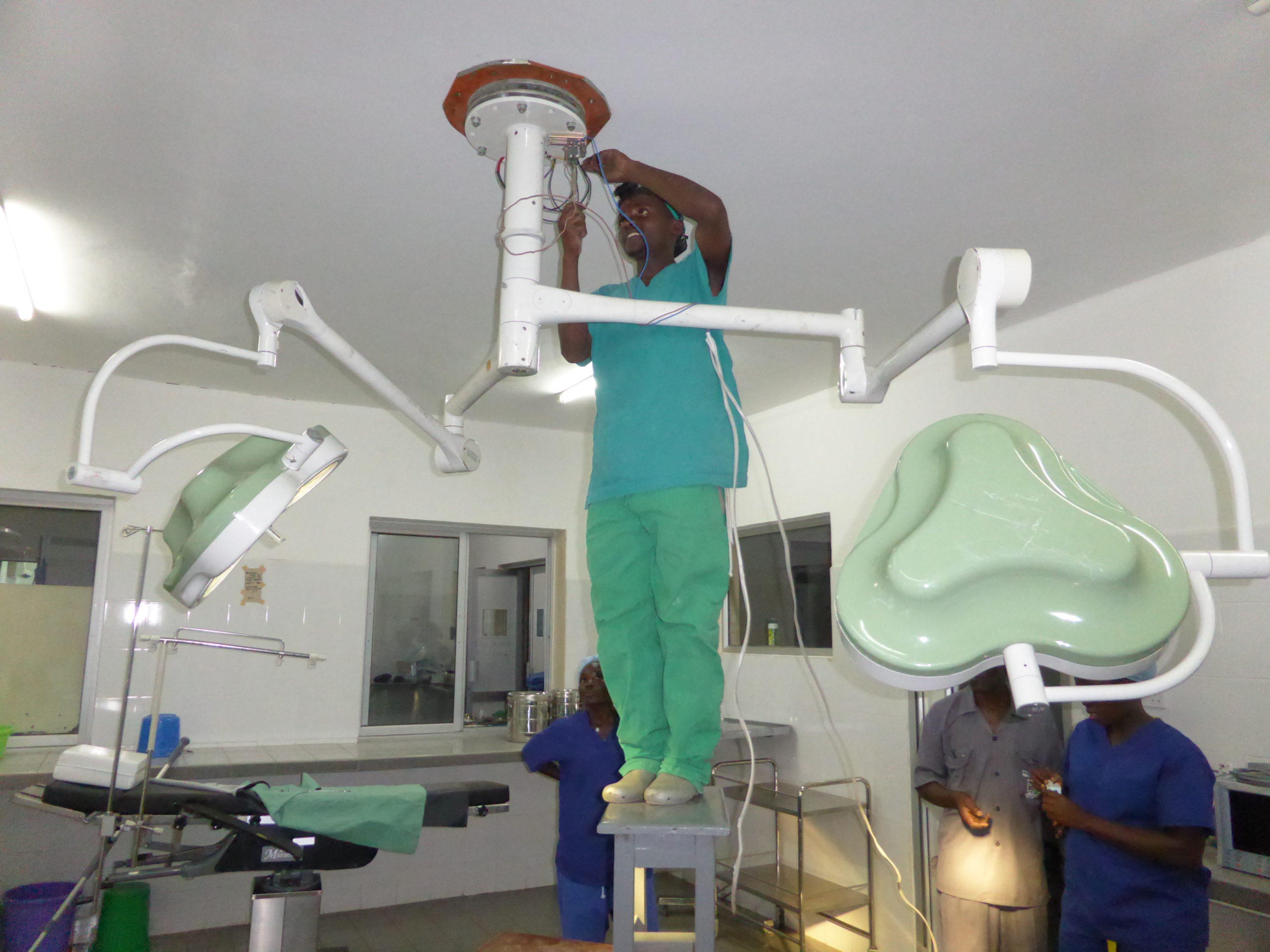
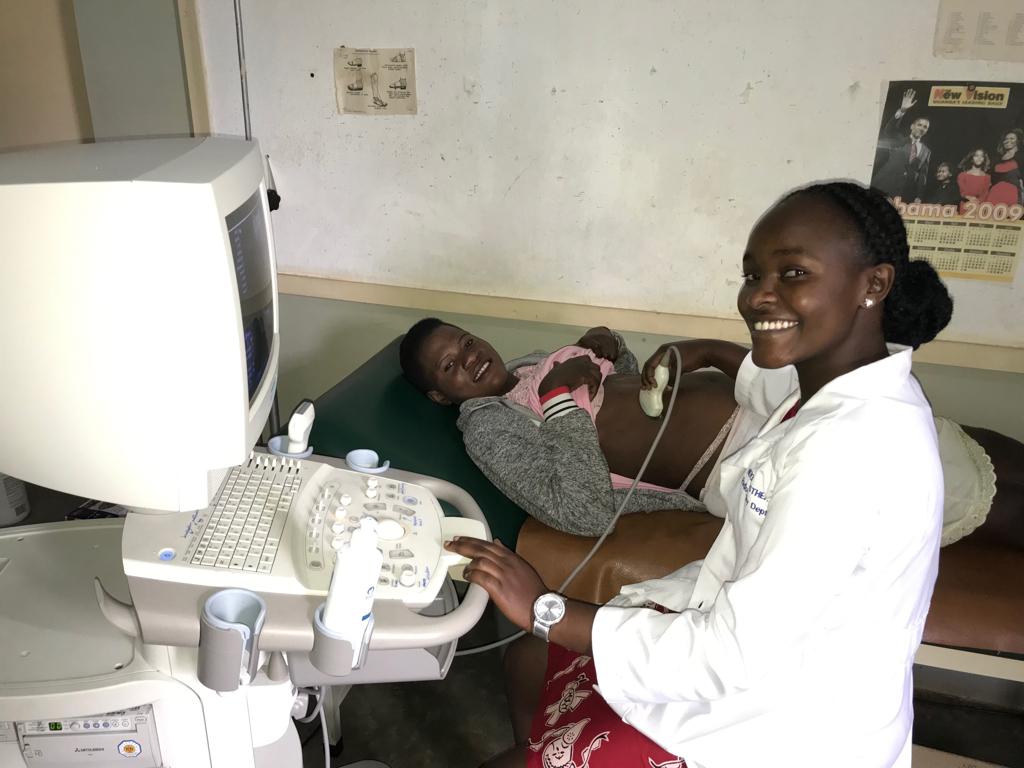
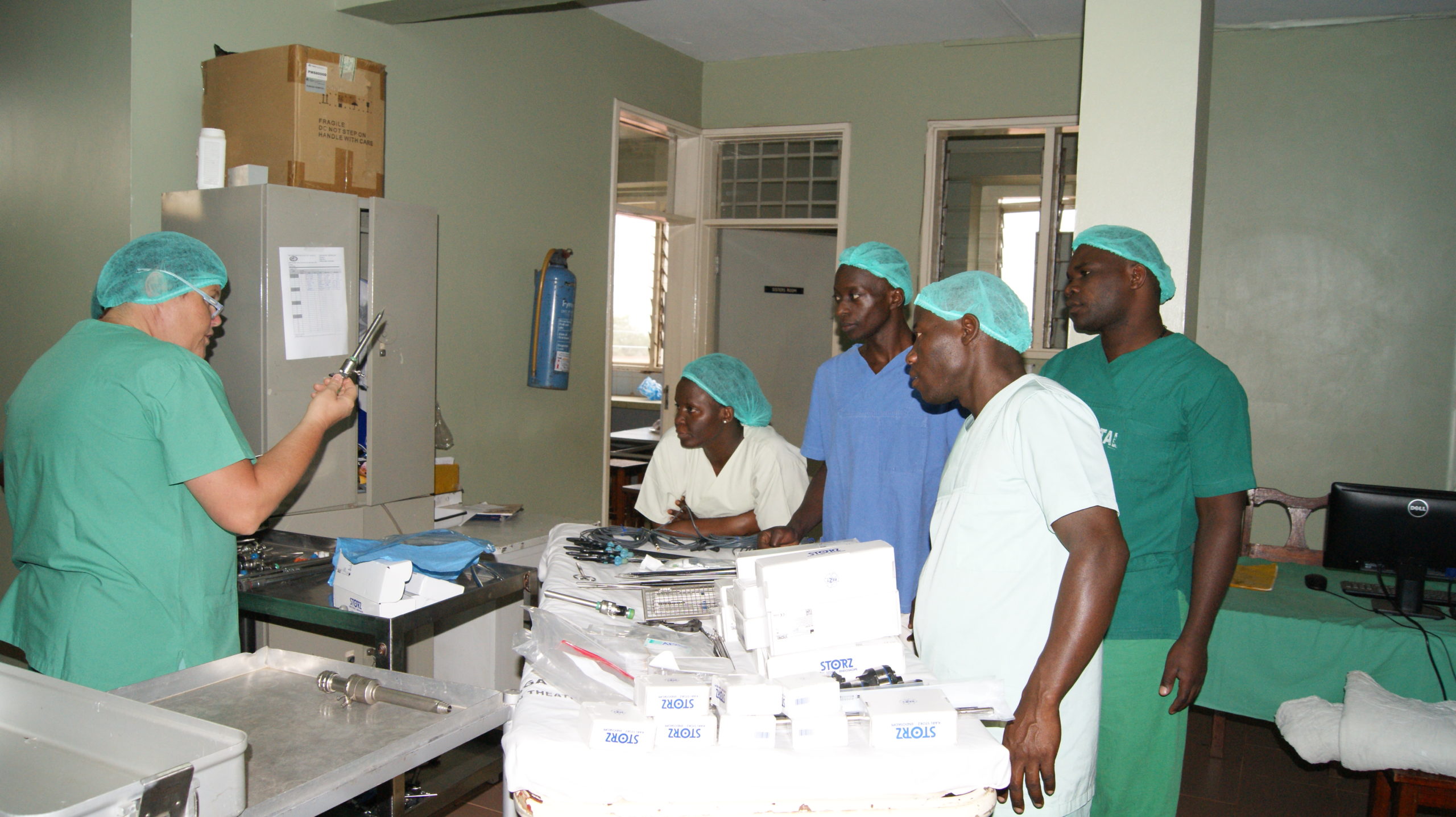
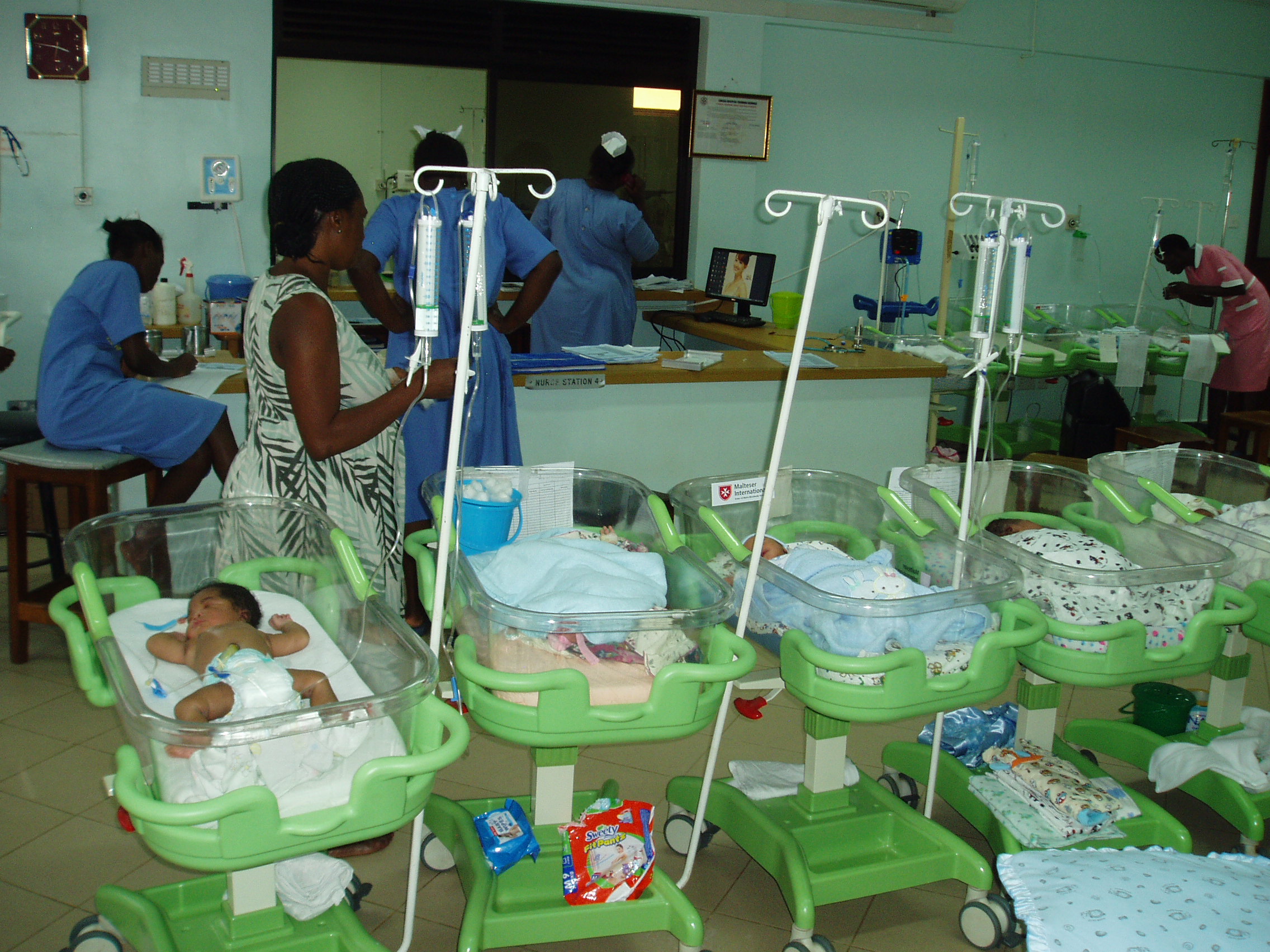
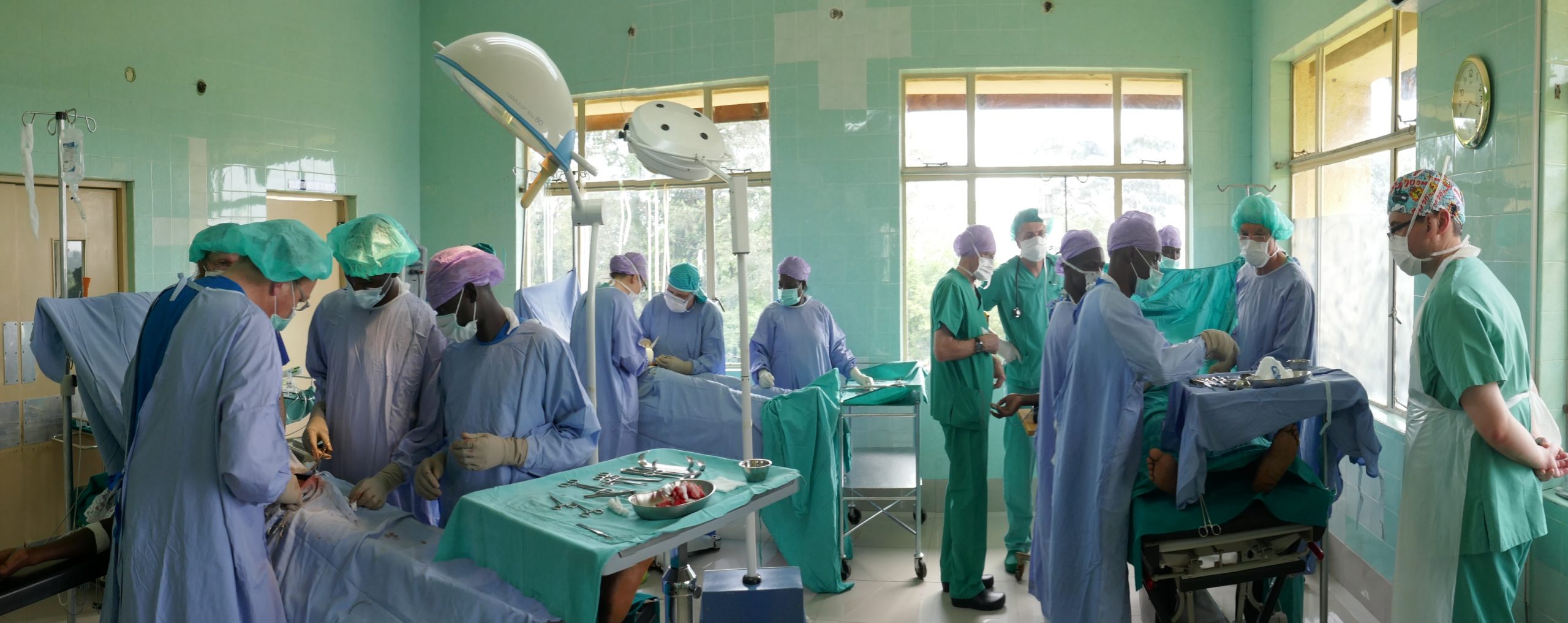
In der Zwischenzeit haben wir bereits einiges geleistet. Medizinische Geräte wie z.B. Röntgenanlagen, Sonografiegeräte, Sauerstoffgeräte, Wärmebettchen oder Betten, Pflegematerial, Investitionen in Fotovoltaikanlagen und Wasserversorgungssysteme, Zuschüsse zu Poor Patient Funds in unseren Hospitälern, Patenschaftsgelder und die Übernahme von Behandlungs- und Betreuungskosten unserer Kinder im Kinderheim in Höhe von über 2,75 Million Euro (Stand Anfang 2024) flossen insbesondere nach Uganda in unsere drei Partnerhäuser, in unser Kinderheim, in eine Dorfgemeinschaft im Rwenzori-Gebirge und in die Kinder-Epilepsie-Ambulanz in Kamerun.
Kleinere Projekte in Nigeria, im Sudan, in Namibia und in Mauretanien wurden bezuschusst. Mit einem großartigen Einsatz vieler Mitglieder haben wir bisher 15 große Container nach Uganda geschickt. Im Moment investieren wir aber lieber direkt im Land.
Unsere Teammitglieder vor Ort haben bis Ende Dezember 2023 über 4.200 Tage in Afrika gearbeitet. Viele Krankenpflegeschüler*innen haben bereits in Lubaga hospitiert, viele Famulant*innen dort und in Naggalama.
Das wäre ohne Sie alle nicht möglich. Helfen Sie uns bitte weiter. Treten Sie für 20 Euro (ganze Familien 30 Euro) Jahresbeitrag in unseren Verein ein. Und denken Sie daran: Unsere Verwaltungskosten liegen unter 0,5%, werden aber von den Vorstandsmitgliedern bezahlt. Ihre Spendengelder fließen deshalb zu 100% in nachhaltige Projekte. Garantiert. Deshalb leisten wir uns auch keine hohen Zertifikatskosten.
Bei Interesse berichten wir gerne im Rahmen eines Bildvortrags bei jeder Institution (Gemeinde, Kirche, Verein, Firma, etc.) über unsere Projekte und die Verhältnisse vor Ort.
Ihr Wolfgang Fischer
Vorsitzender
Ihr Heiner Stepper
Stv. Vorsitzender
27.03.2024
Spenden über den gelben Spendenbutton sind schnell und einfach zu realisieren, kosten uns aber Gebühren. Gehen Sie lieber direkt auf unsere Spendenseite und spenden Sie direkt auf unser Giro-Konto. Oder lesen Sie dort, wie Sie – wenn Sie schon nicht regional, sozial und nachhaltig einkaufen – Ihre online-Einkäufe bei über 2.000 on-line-Partnern über das Portal gooding abwickeln können – zur Unterstützung unserer Projekte. Hier erhalten wir, ohne dass Sie mehr für Ihr Produkt bezahlen müssen, eine Provision, bisher über 2.300 Euro.

Aktuelle Berichte
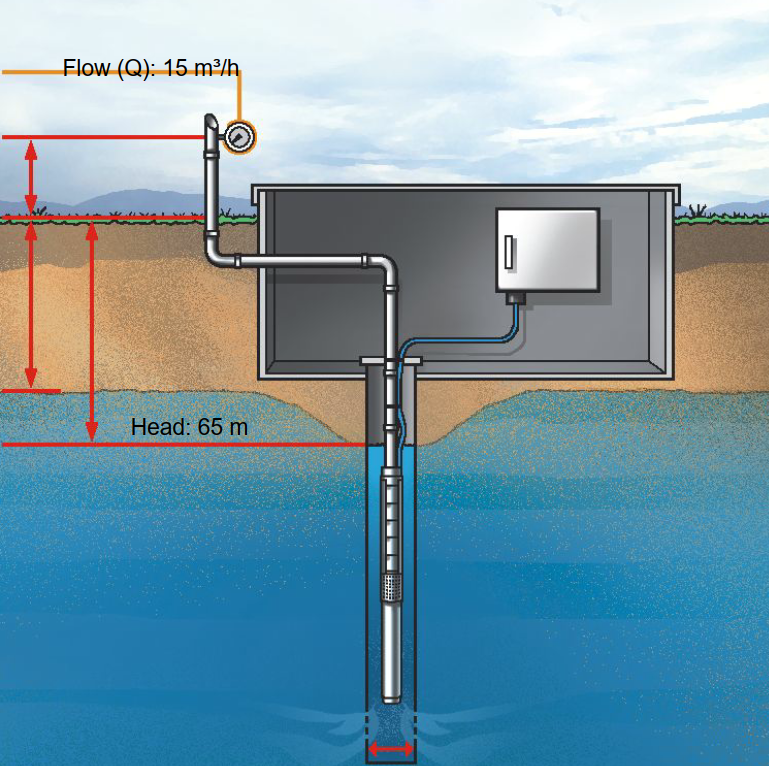
- Realisierung Wasserprojekt Ruboni Phase IIIBei der letzten Mitgliederversammlung haben wir beschlossen, in der Gemeinde Ruboni im Ruwenzori Gebirge weitere … Weiterlesen: Realisierung Wasserprojekt Ruboni Phase III
- Neues Laptop auch für Buchhalterin JoanHeute konnte Marina Meger in Vertretung von Partnerschaft Gesunde Welt – Klinikverbund Südwest e.V. im … Weiterlesen: Neues Laptop auch für Buchhalterin Joan
- Spende von Maismehl für das Toro Babies HomeHeute haben wir im Toro Babies Home einen großen Sack Maismehl durch Marina Meger gespendet … Weiterlesen: Spende von Maismehl für das Toro Babies Home
- Lubaga feiert den 125. GeburtstagGeschäftsführer Dr. Julius Lyumbaazi schreibt uns (und vielen anderen Sponsoren), dass der Aufsichtsrat das Jubiläum … Weiterlesen: Lubaga feiert den 125. Geburtstag
- Baby Mable geht es besser!Letzte Woche Donnerstag bin ich in Kampala gefahren, um mit Baby Mable eine deutsche Kinderärztin … Weiterlesen: Baby Mable geht es besser!